INTRODUZIONE Il climaterio, che si verifica generalmente tra i 45 e 60 anni, rappresenta una fase di transizione della vita femminile, nel corso del quale cessa la capacità riproduttiva, in quanto l’attività secretoria dell’ovaio si riduce progressivamente. Il declino della funzione ovarica, si ripercuote su tutta una vasta serie di funzioni di carattere metabolico, psicologico, sessuale che contribuiscono a rendere complesso ma anche estremamente variabile il quadro soggettivamente vissuto da ogni donna. DEFINIZIONE Per menopausa si intende il momento della cessazione delle mestruazioni spontanee. Si include quindi nel climaterio sia le fasi che precedono la menopausa (premenopausa) sia quelle che la seguono (postmenopausa). Senza entrare troppo nello specifico delle variazioni ormonali che si presentano durante questo periodo, possiamo schematizzare gli aspetti fisiopatologici e clinici del climaterio:
Modificato da Manuale di ginecologia e ostetricia Pescetto, Pecorari, De Cecco, Ragni Ed S.E.U.1989 I dati scientifici ed epidemioogici evidenziano che il rischio di depressione aumenta durante la premenopausa, la perimenopausa (la fase di transizione verso la menopausa), in caso di 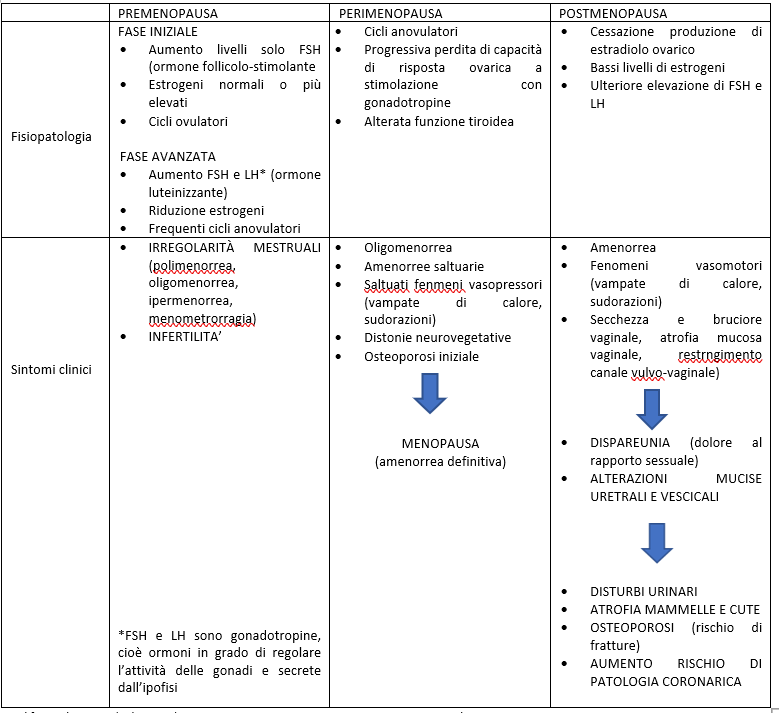
La depressione è una delle
problematiche dell’umore più diffuse nel mondo e colpisce
principalmente le donne, di tutte le fasce d’età, con una
percentuale che arriva anche a +50% rispetto agli uomini. Secondo i dati Istat pubblicati a inizio 2018 emerge che in Italia si
contano 2,8 milioni di persone con problemi di depressione, con
un’incidenza maggiore nelle donne rispetto agli uomini e negli anziani.
Gli studi scientifici
evidenziano, inoltre, che la maggior incidenza nelle donne rispetto agli uomini
sia da attribuire principalmente alle differenze ormonali che le rendono
più vulnerabili alle oscillazioni dell’umore, in particolare durante la
pubertà, la gravidanza e il periodo che precede e segue la menopausa.
La maggior vulnerabilità
dell’umore delle donne, soprattutto in perimenopausa e in post menopausa, è
dovuta alle oscillazioni ormonali che precedono questo periodo e all’assenza di
estrogeni e androgeni dopo.
In molte donne in perimenopausa
le oscillazioni di questi ormoni si manifestano con momenti di euforia
alternati a tristezza profonda. Quando, invece, si considera il post-menopausa,
alcune donne cadono in un periodo di profonda stanchezza, tristezza e assenza di
desiderio sessuale dovuti anche alla quasi totale assenza di
estrogeni e androgeni.
Queste osservazioni hanno portato
a studiare l’influenza di tali ormoni sull’umore e a
evidenziare correlazioni significative tra umore e menopausa.
IL RUOLO DEGLI ORMONI
L’identificazione di recettori
specifici per estrogeni, progesterone ed androgeni in numerose aree del SNC
ha indicato in maniera inequivocabile l’appartenenza di tale organo ai tessuti
bersaglio specifici per gli steroidi sessuali. La pressoché ubiquitaria
presenza di recettori specifici conferma il coinvolgimento degli stessi steroidi
nella modulazione di numerose funzioni cerebrali, tra cui le funzioni
cognitive, psico-emotive e sessuali. Nel sistema nervoso centrale (CNS),
l'estrogeno aumenta il flusso sanguigno cerebrale, indispensabile per
promuovere l'attività sinaptica dei neuroni e per esercitare sia gli effetti
neuroprotettivi che neurotrofici sui tessuti nel cervello. Nelle sinapsi neuronali,
l'estrogeno aumenta i livelli di serotonina, dopamina e noradrenalina come pure
il numero dei ricettori che sono disponibili per questi neurotrasmettitori. Mantengono,
inoltre, normali i livelli delle endorfine,
le “molecole del buon umore”, i cui livelli vengono ridotti
significativamente in assenza di estrogeni, fino a causare depressione. E’ stato dimostrato che gli estrogeni hanno effetti
neuroprotettivi sullo stress ossidativo, sul danno ischemico e sul danno
causato dalla proteina dell'amiloide, che è interessata nella patogenesi del
morbo di Alzheimer. Questo ormone egualmente promuove la crescita e la
riparazione dei neuroni e stimola la produzione dei fattori di crescita del
nervo. Infine, i livelli di estrogeni e di androgeni influenzano direttamente
la biochimica della dopamina, il neurotrasmettitore che regola
il desiderio sessuale e la sensazione di stanchezza. Ecco perché
un loro calo determina anche una diminuzione dei livelli cerebrali di dopamina.
Che una delle cause della
depressione nel climaterio sia dovuta alla diminuzione degli ormoni femminili e
in particolar modo alla loro fluttuazione, è stato dimostrato da diversi studi.
In particolare uno studio effettuato su
172 donne pubblicato su Jama Psychiatry nel 2018, che ha messo a
confronto il trattamento ormonale e il placebo, ha dimostrato che il 32%
delle donne trattate col placebo aveva presentato significativi sintomi
depressivi contro il 17%, quasi la metà dunque, tra quante venivano curate
con gli ormoni. Tuttavia alcuni professori di psichiatria statunitensi e
australiani, fanno però presente che la Food and Drug Administration -
l'ente che negli Stati Uniti regola l'autorizzazione all'immissione in
commercio dei farmaci - ammette il trattamento ormonale
sostitutivo soltanto per combattere le vampate e la secchezza della vagina
e non per combattere i disturbi dell’umore.
FATTORI PREDISPONENTI
Molte donne in perimenopausa,
menopausa e post-menopausa non hanno problemi di umore, quindi la depressione
non è solo una questione di ormoni impazziti, in calo o assenti.
Il rischio di sviluppare tale
problematica aumenta anche in presenza di questi fattori:
- Sindrome premestruale: la sindromepremestruale è un disturbo ricorrente della fase luteale caratterizzato dairritabilità, ansia, labilità emotiva, depressione, edema, dolore mammario ecefalea, che si verificano durante i 7-10 giorni precedenti le mestruazioni edi solito terminano alcune ore dopo l'inizio delle mestruazioni. La diagnosi èclinica, spesso basata sulla registrazione quotidiana dei sintomi dellapaziente. La terapia è sintomatica e comprende dieta, farmaci e consulenza.Circa il 20-50% delle donne in età fertile ha sindrome premestruale; La causa della sindrome premestruale non è chiara. Possibili causeo fattori contribuenti comprendono
- Elementi multipli di origine endocrina
- Una predisposizione genetica
- Carenza di serotonina
- Possibilmente carenze di magnesio e calcio
La carenza di serotonina si pensa possa contribuire, perché
le donne che sono più colpite dalla sindrome premestruale hanno livelli di
serotonina più bassi e perché i farmaci inibitori selettivi della ricaptazione
della serotonina (SSRI), che aumentano la serotonina, a volte alleviano i
sintomi della sindrome premestruale. Il tipo e intensità dei sintomi della
sindrome premestruale variano da donna a donna e da ciclo a ciclo. I sintomi
possono durare poche ore ≥ 10 giorni e di solito cessano con l'inizio
delle mestruazioni. I sintomi possono diventare più gravi durante lo stress o
in perimenopausa. Nelle donne in età perimenopausale, i sintomi possono
persistere fino al termine delle mestruazioni. I sintomi più
frequenti sono irritabilità, ansia, agitazione, collera, insonnia,
difficoltà di concentrazione, sonnolenza, depressione e grave astenia. La
ritenzione idrica determina la comparsa di edema, aumento di peso transitorio,
tensione mammaria e mastodinia. Si possono avere senso di peso o di tensione in
sede pelvica e mal di schiena. Alcune donne, in particolare le più giovani,
presentano dismenorrea all'inizio delle mestruazioni.
- Disturbo disforico premestruale: alcunedonne presentano il disturbo disforico premestruale (5%), una forma grave disindrome premestruale. Nel disturbo disforico premestruale, i sintomi siverificano regolarmente e solo nel corso della seconda metà del ciclomestruale; i sintomi finiscono con le mestruazioni o subito dopo. L'umore èmarcatamente depresso, ansia, irritabilità e labilità emotiva sono pronunciate.Possono essere presenti pensieri suicidi. L'interesse per le attivitàquotidiane è notevolmente diminuito. A differenza della sindrome premestruale,il disturbo disforico premestruale causasintomi che sono così severi da interferire con le attività giornaliere e contutte le funzioni. Il disturbo disforico premestruale è gravemente doloroso,invalidante e spesso sottodiagnosticato.
- Precedentiepisodi depressivi nel corso della vita
- Depressione post partum: La depressionepost partum è un disturbo dell'umore che si manifesta con sintomi depressiviche continuano per > 2 settimane dopo il parto e interferisconocon le attività della vita quotidiana. La depressione post partum si verificanel 10-15% delle donne dopo il parto.
- Eventi stressanti importanti nel periododella perimenopausa: ad esempio perdita del lavoro, divorzio, accudimentodei genitori anziani, una posizione sociale economicamente incerta, un rapportodi coppia difficile, possono favorire una visione negativa della vita escarsa autostima, arrivando anche a una progressiva perdita di controllo dellapropria vita. Molte donne, poi, non riescono a sopportare il carico diresponsabilità al lavoro e a casa o, spesso, tendono a sovraccaricarsi diimpegni.
- comorbilità con sintomi menopausali maggiori,in particolare vampate, sudorazioni notturne, insonnia
- aumento del peso o un elevato indice dimassa corporea
- menopausa indotta o chirurgica perasportazione delle ovaie
- difficoltànella vita di relazione
CARATTERISTICHE DELLA
DEPRESSIONE MENOPAUSALE
La depressione nella donna di mezza età è
una significativa causa di morbilità e disabilità. Le manifestazioni atipiche e
l’eziologia multifattoriale della depressione menopausale la rendono difficile
da riconoscere e da trattare. Inoltre, i sintomi depressivi possono sovrapporsi
a quelli associati alla menopausa, complicando ulteriormente il quadro. Infatti
i sintomi della menopausa, specialmente nelle donne con patologie psichiatriche
pregresse, possono esacerbare i quadri depressivi, e, a sua volta, la
depressione può esacerbare i sintomi menopausali.
SINTOMI
I sintomi più comini sono:
- ansia
- alterazioni dell’umore dove sonoprotagonisti tristezza, senso di colpa e perdita di speranza e fiducia nellavita
- perdita di interesse per ogni cosa che unavolta rendeva felici
- alterazioni del sonno, in particolare del suoritmo e della sua qualità (alcune donne lamentano difficoltà ad addormentarsie/o a mantenere il sonno per arrivare all’insonnia, altre, all’opposto,dormirebbero sempre).
- stanchezza associata o meno a malessere ealtri sintomi fisici di cui non si riesce a spiegare la natura e la causa
- problemi di concentrazione e memoria
- dolori e fastidi fisici, talvolta ipocondria
- sentimento di disinteresse per la vita opensieri suicidi
- disordini dell’alimentazione, anoressia obulimia
- tendenza ad abusare di alcol, droghe o farmaci(spesso come automedicazione)
FATTORI PSICOLOGICI
Climaterio e menopausa sono
cambiamenti nella vita di una donna dove il prevalente pensiero è costituito
dalla perdita della fertilità e dell’avvenenza fisica. Si può sostenere che non
esista un preciso rapporto tra determinati tratti di personalità e sindrome
climaterica, ma piuttosto una complessiva “vulnerabilità psicologica” che
predispone ad una risposta negativa alle variazioni ormonali.
Come spesso avviene nei periodi
di passaggio, la menopausa costituisce un momento di crisi che, analogamente ad
altre tappe della vita femminile come l’adolescenza e la maternità, è
caratterizzato da profondi cambiamenti interni ed esterni. Mentre però la crisi adolescenziale e la
maternità hanno significato evolutivo e creativo, la crisi climaterica è
caratterizzata prevalentemente da elementi di perdita e di lutto che possono
determinare la diminuzione della fiducia di base. Spesso la menopausa è vissuta
in maniera drammatica dalle donne perché viene identificata con l’inizio dell’invecchiamento.
A tutto ciò si aggiungono i fattori sociali e culturali, in particolare il
significato attribuito alla fase della menopausa. In alcune culture, infatti,
la cessazione della fertilità corrisponde a un momento di crescita sociale e
pone la donna in una posizione privilegiata, in cui gode di maggior
considerazione e rispetto; nella società occidentale, al contrario la menopausa
è spesso sinonimo di perdita di femminilità e di senescenza.
Talvolta l’arrivo della menopausa
coincide con l’uscita dei figli da casa (“sindrome del nido vuoto”),
l’avvicinarsi della pensione, l’accudimento dei genitori anziani con un
ribaltamento di ruolo. Tuttavia per quanto riguarda la cosiddetta “sindrome del
nido vuoto”, contrariamente a molta letteratura psicodinamica, uno studio
dimostra una diminuzione nell’incidenza di umore depresso e di irritabilità
dopo la partenza dell’ultimo figlio da casa. Il ritorno dei figli a casa
durante la transizione menopausale risulta in una riduzione del buon umore e in
una diminuzione di frequenza dell’attività sessuale nelle donne: si potrebbe
allora parlare di “sindrome del nido troppo pieno” (Graziottin et al.). La
difficoltà ad adattarsi a nuovi stili di vita rende questo passaggio più
problematico e più difficile da accettare. Dalla trasformazione fisica possono
derivare fantasie legate alla perdita della fertilità e il distacco della
sessualità dalla riproduzione. Le opinioni sulla sessualità sono controverse,
anche se è accertato che la menopausa ha scarsissima influenza su di essa e in
particolare sulla libido. A tal proposito è possibile individuare nella donna
alcuni modelli d’identità che si ripercuotono sul comportamento sessuale in
menopausa (S. Di Salvo e G. Cicuto):
-un modello
materno riproduttivo, che considera la sessualità prevalentemente
finalizzata alla riproduzione per cui la menopausa può determinare la riduzione
o l’interruzione dell’attività sessuale;
-un modello narcisistico, che tenta di evitare la crisi della mezza età
negando la componente biologica del climaterio. La donna può avere un’attività
sessuale più intensa e può riuscire a negare alcuni problemi legati alla
menopausa.
-un modello
genitale maturo, in cui è presente la capacità di realizzare armonicamente
l’identità femminile non solo nelle tradizionali funzioni materne, ma anche
all’interno di una relazione affettiva e sessuale soddisfacente.
Anche la vita di coppia viene coinvolta dai cambiamenti di questo
periodo e può incontrare difficoltà a riconoscere il “senso della convivenza ”
dopo avere adempiuto all’accudimento della prole. La coppia, infatti, non
essendo più essenzialmente genitoriale, deve riscoprire il significato della
relazione e il periodo del climaterio femminile può fornire la spinta per la
ricerca di un nuovo equilibrio.
TRATTAMENTO
Il trattamento della depressione
in menopausa richiede l’intervento Medico anche condiviso tra Psichiatra e
Ginecologo al fine di scegliere la miglior terapia per la mente e il corpo.
Nel climaterio e nella
postmenopausa la terapia costituisce un problema ancora controverso, anche se
la tendenza attuale è interventista sia nei confronti dei disordini mestruali
sia dei disturbi metabolici e psichici, allo scopo di migliorare la qualità di
vita degli anni che la donna deve trascorrere in carenza d’estrogeni.
Gli orientamenti attuali consistono nella terapia ormonale sostitutiva (TOS) e
nell’utilizzo di farmaci ad azione sintomatica, anche se sussistono dubbi sui
rischi relativi all’uso prolungato ad alte dosi degli estrogeni.
Gli specialisti del settore sottolineano che la terapia sostitutiva ha effetto
di prevenzione nei confronti di complicanze ossee e cardiovascolari. Tuttavia
non tutte le donne sono candidate alla TOS
o (fumo, obesità, ipertensione, pregressa storia di trombosi, tumori)
oppure si sentono spaventate dalle controindicazioni di tale terapia
sostitutiva. E’ stato appurato un miglioramento di alcuni sintomi menopausali
con farmaci antidepressivi, che agiscono su alcuni denominatori neurobiologici
comuni. Alcuni studi indicano un’efficacia simile tra la TOS e l’escitalopram
nella cura dei sintomi depressivi e nel miglioramento della qualità di vita
delle donne in menopausa. Gli studi sull’utilizzo di duloxetina e citalopram
mostrano che gli antidepressivi hanno un buon impatto sui sintomi menopausali,
specie di tipo vasomotorio. Questa osservazione può risultare di enorme importanza
per quelle donne che non possono assumere estrogeni: per esempio le donne
affette da tumori alla mammella, con vampate intense e/o frequenti, nelle quali
la TOS è controindicata. Per le vampate e le sudorazioni hanno un buon effetto
sia la Paroxetina che la Venlafaxina, che agiscono su questi due aspetti in
modo molto simile alla TOS nel senso di una loro riduzione.
Anche i disturbi della serie
ansiosa e quelli della serie depressiva, quando raggiungono gravità tale da
interferire nella vita di relazione, affettiva e sociale, traggono giovamento
dal trattamento con ansiolitici per brevi periodi e antidepressivi, in
particolare del gruppo SSRI e SRNI.
La psicoterapia è utile quando il
malessere della donna in menopausa si fonda sulla crisi dell’identità femminile
per i vissuti di perdita o dall’attivazione di problematiche personali antiche
che necessitano di un’elaborazione psicologica.
BIBLIOGRAFIA
o Susan
S. Girdler, PhD, Department of Psychiatry, University of North Carolina at
Chapel Hill School of Medicine, CB# 7160, 101 Manning Drive, Chapel Hill, NC
27599-3366 jamapsychiatry.2017.3998
o
Graziottin A. Serafini A. Depressione e
climaterio Quaderni Italiani di Psichiatria 2009; 28 (1): 34-43
o
American Psychiatric Association (2014). Manuale
diagnostico e statistico dei disturbi mentali. Quinta edizione. DSM-5. Milano:
Raffaello Cortina Editore.
o
Lanza di Scalea T., Niolu C. Siracusano A.
(2010). Stress psicosociale nel genere femminile. Focus sulla transizione
menopausale. Nòos, 56:77-90.
o
University of Illinois at Chicago (2018). First-ever guidelines for detecting, treating perimenopausal depression. ScienceDaily.
o
Maki, P.M., Kornstein, S.G., Joffe, H.,
Bromberger, J.T., Freeman, E.W., Athappilly, G., Bobo, W.V., Rubin, L.H.,
Koleva, H.K., Cohen, L.S., Soares, C.N. (2018). On behalf of the Board of
Trustees for The North American Menopause Society (NAMS) and the Women and Mood
Disorders Task Force of the National Network of Depression
Centers. Guidelines for the Evaluation and Treatment of Perimenopausal
Depression: Summary and Recommendations. Journal of Women’s Health, 2018.
DOWNLOAD
o
Khan A., Broadhead A.E., Schwartz K.A., Koltz
R.L., Brown W.A. (2005). Sex differences in antidepressant response in recent
antidepressant trials. Journal of Clinical Psychopharmacology, 25: 318-24.
S. Di Salvo e G. Cicuto: Depressione e menopausa depressiome-ansia.it 2016